Ведение пациентов с гломерулярными заболеваниями может быть сложным из-за разнообразия диагнозов и непредсказуемости течения болезни. Особая роль отведена лечащему врачу-нефрологу, который определяет стратегию лечения и выбор терапии. В данном информационном блоке изложены ключевые аспекты заместительной почечной терапии при ХБП, приведена общемировая статистика распространенности хронического диализа. Лечащий врач должен уметь оценивать степень повреждения почек, динамику заболевания и наличие сопутствующих факторов, чтобы разработать оптимальный план лечения. Ниже представлены управляемые факторы риска прогрессии гломерулярных болезней, на которые может влиять нефролог для удлинения периода до наступления диализа.
Пожалуйста, нажмите на интересующий вас раздел, чтобы его открыть.
Почечная недостаточность и заместительная почечная терапия
Пациенты с ХБП часто сталкиваются со страхом перехода в терминальную стадию заболевания, которая влечет за собой необходимость начала диализа. Эмоциональное напряжение, связанное с изменением образа жизни, ограничением свободы перемещений, питания, изменением репродуктивных планов, вынужденной сменой работы с целью высвобождения времени для регулярных визитов в диализный центр, и возрастающий уровень тревоги — типичные переживания, ощущаемые этими пациентами. Продление срока до начала диализа становится ключевым фактором в ведении пациентов с ХБП. Меры, предпринимаемые для замедления прогрессирования заболевания, нормализации лабораторных маркеров и сохранения функции почек, играют важную роль в улучшении качества жизни пациентов и предотвращении перехода к диализу. Современный подход к ведению пациентов с ХБП нацелен на оптимизацию курации пациентов, предотвращение прогрессирования заболевания и сохранение собственной функции почек. Основной акцент делается на раннем вмешательстве, а не на ожидании ЗПТ, что призвано значительно улучшить прогноз и качество жизни пациентов.
Признаки почечной недостаточности:
- СКФ < 15 мл/мин/1,73 м2 или применение заместительной почечной терапии (диализ или трансплантация)1, 2.
- Продолжительность заболевания превышает 3 месяца2.
Симптомы почечной недостаточности связаны со снижением функции почек, и в терминальном состоянии остается только возможность ЗПТ3.
Прогрессирование почечной недостаточности без диализа или трансплантации может приводить к летальному исходу3.
Трансплантация или диализ продлевают жизнь, но не способны довести ее продолжительность до среднего значения в популяции4.
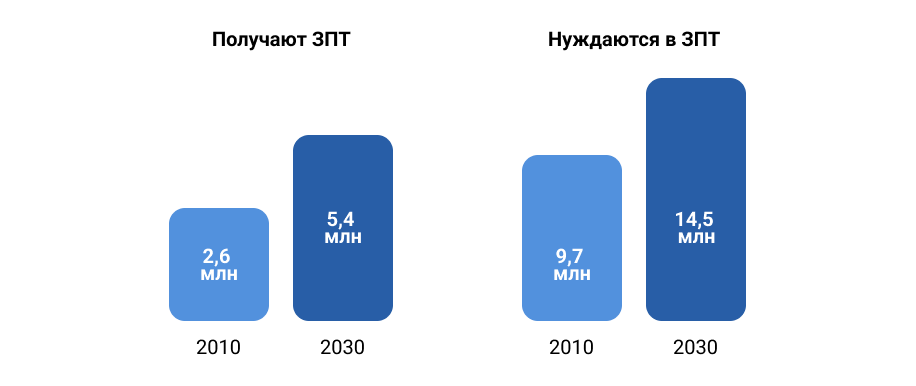
К 2030 году ожидается, что 14,5 миллиона человек будут нуждаться в заместительной почечной терапии, но только 5,4 миллиона получат ее1.
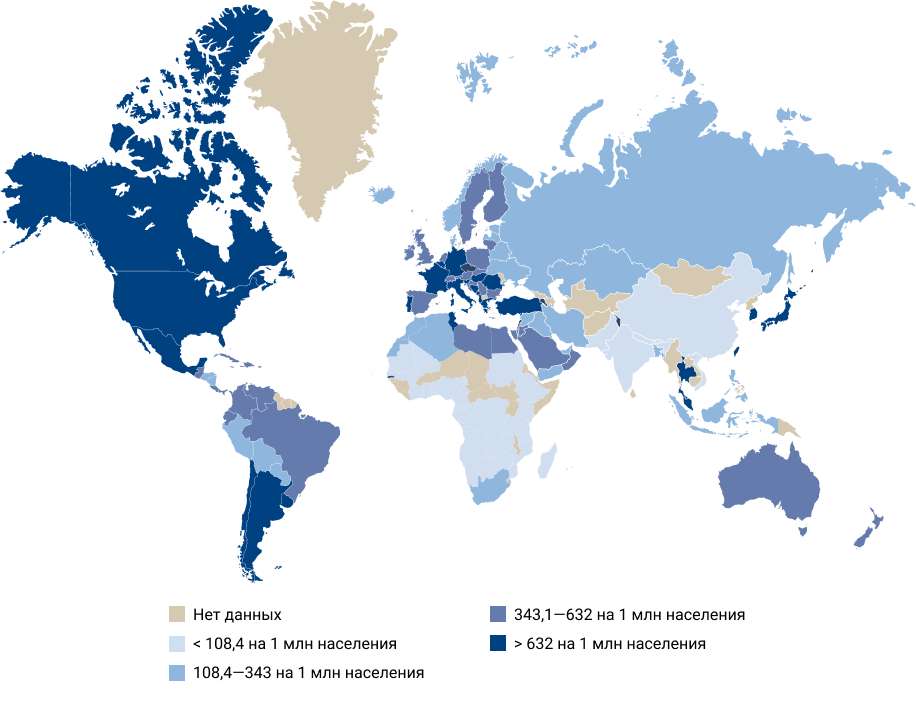
Приложение 1. Глобальная распространенность хронического диализа1.
Приложение 2. Предполагаемая мировая потребность и прогнозируемый объем ЗПТ к 2030 году1.
ХБП и вопросы консервативного ведения пациентов
Прогнозирование развития ХБП на основании категорий СКФ и альбуминурии3.
ХБП классифицируется на основе нескольких факторов, включая причины заболевания, уровень клубочковой фильтрации (СКФ от G1 до G5) и уровень альбуминурии (от A1 до A3). Эти факторы объединяются в аббревиатуре CGA3.
Приложение 3. Шкала комбинированного риска сердечно-сосудистых событий и терминальной почечной недостаточности у больных ХБП в зависимости от категории СКФ и альбуминурии3.
ХБП: последствия для качества жизни и риски летального исхода для пациентов15—18.
- ТПН, характеризующаяся СКФ < 15 мл/мин/1,73 м2 (G5), приводит к недостаточной функции почек, требующей диализа или трансплантации.
- Пациенты с ХБП имеют гораздо более высокий риск летального исхода (в 5—10 раз), особенно от сердечно-сосудистых заболеваний и рака, по сравнению с общей популяцией.
- Ухудшение функции почек также увеличивает вероятность развития сердечно-сосудистых событий, что значительно повышает риск смертности.
- У пациентов на поздних стадиях ХБП (G3a—G4: 15—60 мл/мин/1,73 м2) риск сердечно-сосудистой смерти в 2—3 раза выше по сравнению с теми, у кого нет ХБП.
- Качество жизни пациентов ухудшается по мере прогрессии заболевания15—18.
Ранняя диагностика и последующее управление каждой стадией болезни почек играют решающую роль в предотвращении прогрессирования этого заболевания. Эффективная стратегия состоит не только в выявлении стадий ХБП, но и в управлении каждой из них, что способствует замедлению или предотвращению прогрессирования.
Одним из ключевых аспектов этой стратегии является продление жизни до начала диализа для пациентов с хронической болезнью почек. Это предоставляет множество преимуществ, таких как улучшение качества жизни, минимизация серьезных осложнений, снижение риска смерти и подготовка пациента к более эффективным методам лечения. Осознание и понимание значимости этого подхода среди медицинских специалистов и пациентов играет важную роль в успешном управлении хронической болезнью почек.
Диализ и трансплантация почки: чему отдать предпочтение?
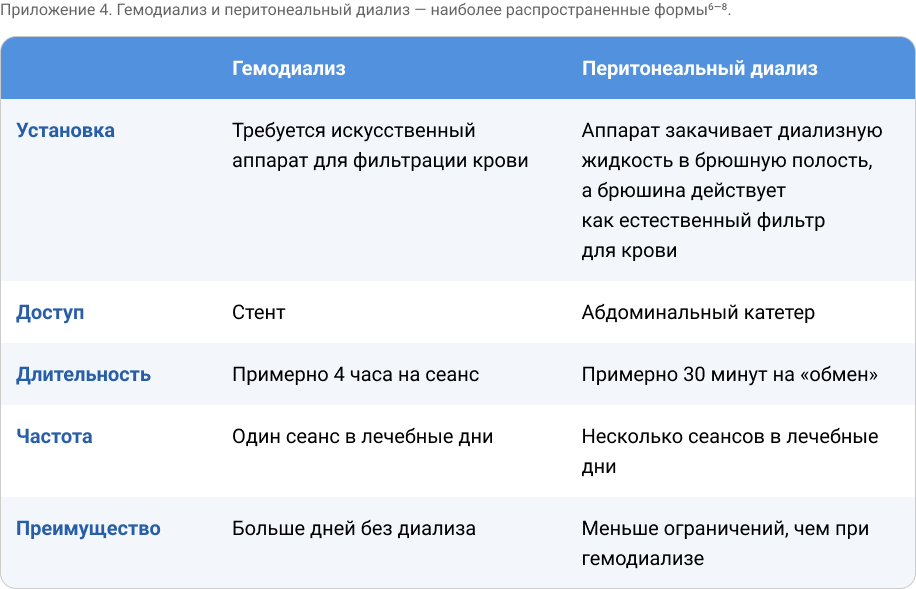
Диализ — жизненно важная замена или протезирование функции почек, которая влияет на жизнь пациентов5—9.
Приложение 4. Гемодиализ и перитонеальный диализ — наиболее распространенные формы6—8.
Хотя длительный диализ спасает жизни и может быть мостом к трансплантации, пациенты на диализе обычно имеют меньшую продолжительность жизни, чем пациенты, перенесшие трансплантацию1. Он оказывает тяжелое воздействие на физическое и эмоциональное состояние, экономику и социальные аспекты жизни6. Рекомендации KDIGO отдают приоритет трансплантации вместо продолжительного диализа9.
Трансплантация почки — высокоэффективное решение для ХБП на стадии 3b6—8.
Трансплантация может быть осуществлена как от живых, так и от умерших доноров9. Процедура трансплантации обеспечивает преимущества в выживаемости для всех возрастных групп10 и улучшает качество жизни11. Экономически она предпочтительнее длительного диализа12, 13.
Продолжительность жизни у пациентов с почечным трансплантатом выше, чем у диализных, но все же ниже, чем в общей популяции того же возраста4. После трансплантации пациентам доступен более активный образ жизни без необходимости в диализе и строгой диете, хотя им и необходим постоянный медицинский уход9.
Сложности включают недостаток доноров, проблемы со списками ожидания, трудности с предварительной оценкой, а также необходимость интенсивной иммунотерапии и риски послеоперационной терапии14.
Приложение 5. Ожидаемая продолжительность жизни пациентов, находящихся на диализе или перенесших трансплантацию почки, в сравнении с продолжительностью жизни общей популяции с разделением по возрастным группам4.
Как врач-нефролог может помочь пациенту отсрочить переход на диализ?
Применение новейших визуализационных технологий и точечное воздействие на терапевтические мишени становится ключом к улучшению результатов в ведении пациентов с хронической почечной недостаточностью. Это включает в себя разработку и внедрение инновационных методик диагностики и лечения, направленных на повышение эффективности терапии и улучшение качества жизни пациентов.
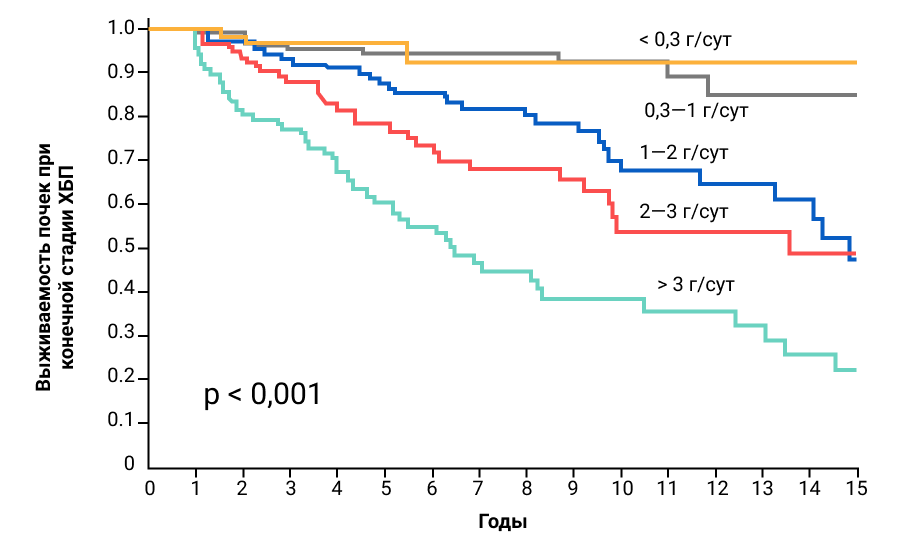
Обращение пациента с ХБП к врачу-нефрологу на более ранней стадии заболевания позволяет существенно снизить риск фатального исхода: в 2 раза по сравнению с теми, кто обратился позднее19*. Кроме того, у пациентов, обратившихся на ранних этапах, срок госпитализации сокращается на 12 дней19. Следует также учитывать, что уровень протеинурии является во многом определяющим фактором смерти почек, особенно в случае его превышения более 1 г/сут.
Приложение 6. Усредненная по времени протеинурия как сильнейший предиктор терминальной почечной недостаточности при IgA-нефропатии20.
Практические рекомендации по оптимизации ведения пациентов на различных этапах хронической почечной недостаточности становятся неотъемлемой частью медицинской практики. Эти рекомендации направлены на поддержание стабильного состояния здоровья, предотвращение прогрессирования заболевания и повышение эффективности лечения на различных этапах патологии. Особая роль в замедлении прогрессирования ХБП отведена управляемым (модифицируемым) факторам риска.
К ним могут быть отнесены:
Малобелковая диета. Снижение потребления белка до 0,6-0,8 г/кг/сут способствует:
- снижению протеинурии на 0,44 г/сут по сравнению с контрольной группой;
- замедлению падения рСКФ на 1,85 мл/мин в год21.
Снижение потребления соли в 2 раза, которое способствует:
- снижению альбуминурии на 25%;
- снижению протеинурии на 16%22.
Физическая активность, которая способствует:
- приросту рСКФ на 1,2 мл/мин за 12 недель;
- снижению альбуминурии на 33% по сравнению с пациентами без физической активности23.
Помимо поведенческих аспектов, решающую роль играют образовательные программы и поддержка пациентов. Обеспечение доступа к информации, формирование здоровых привычек и эмоциональная поддержка создают основу для более успешного и полноценного управления хронической почечной недостаточностью, повышая качество жизни пациентов и эффективность лечения.
Определение временного фактора «позднее» несколько условно и варьируется в литературе, колеблясь от < 1 месяца до 1 года до начала заместительной почечной терапии. Как правило, считается, что пациент был направлен поздно, «когда исходы лечения могли быть улучшены за счет более раннего контакта с нефрологической службой».
Список сокращений
- СКФ — скорость клубочковой фильтрации;
- ЗПТ — заместительная почечная терапия;
- ХБП — хроническая болезнь почек;
- CGA (ПСА) — совокупность факторов: причины (cause), категории СКФ (GFR), категория альбуминурии (albuminuria);
- ТПН — терминальная почечная недостаточность;
- рСКФ — расчетная скорость клубочковой фильтрации.
Источники
- Himmelfarb J, et al. Nat Rev Nephrol. 2020; 6(10):573–85.
- Levey AS, et al. Eur Heart J. 2020;41(48):4592–98.
- KDIGO Working Group. Kidney Int Suppl. 2013;3 (1):1–150.
- Kramer A, et al. Clin Kidney J. 2020;13(4):693–709.
- Pino CJ and Humes D. In «Principles of Regenerative Medicine (Third Edition)» 2019;1149–63. Eds. Atala, Lanza, Mikos, Nerem.
- Zazzeroni L, et al. Kidney Blood Press Res. 2017;42(4):717–27.
- Hemodialysis vs Peritoneal Dialysis: Which is Right for You? — Durham Nephrology Associates, PA Дата последнего обращения: 25 июня 2022 г..
- Mehrotra R. Kidney Int. 2011;80(9);909–11.
- Chadban SJ, et al. Transplantation. 2020;104(4S1 Suppl 1):S11–103.
- Pesavento TE. Clin J Am Soc Nephrol. 2009;4(12):2035–39.
- Fiebiger W, et al. Health Qual Life Outcomes. 2004;2:2.
- Parajuli S, et al. Adv Chronic Kidney Dis. 2016;23(5):287–94.
- Parajuli S, et al. Kidney Dis. 2018;4(4):255–61.
- Augustine J. Cleve Clin J Med. 2018;85(2):138–44.
- Webster AC, et al. Lancet 2017;389:1238–52.
- Kurts C, et al. Nat Rev Immunol 2013;13:738–53.
- Subbiah AK, et al. Heart Asia 2016;8:56–61.
- Sarnak MJ, et al. J Am Coll Cardiol 2019;74:1823–38.
- Chan MR et al. Outcomes in patients with chronic kidney disease referred late to nephrologists: a meta-analysis. Am J Med. 2007 Dec;120(12):1063–70. doi: 10.1016/j.amjmed.2007.04.024.
- Reich HN et al. Remission of proteinuria improves prognosis in IgA nephropathy. J Am Soc Nephrol. 2007 Dec;18(12):3177–83. doi: 10.1681/ASN.2007050526.
- Yan B et al. Effect of diet protein restriction on progression of chronic kidney disease: A systematic review and meta-analysis. PLoS One. 2018 Nov 7;13(11):e0206134. doi: 10.1371/journal.pone.0206134.
- Swift PA et al. Modest salt reduction reduces blood pressure and urine protein excretion in black hypertensives: a randomized control trial. Hypertension. 2005 Aug;46(2):308–12. doi: 10.1161/01.HYP.0000172662.12480.7f. Epub 2005 Jun 27.
- Mallamaci F, Pisano A, Tripepi G. Physical activity in chronic kidney disease and the EXerCise Introduction To Enhance trial. Nephrol Dial Transplant. 2020 Mar 1;35(Suppl 2):ii18-ii22. doi: 10.1093/ndt/gfaa012.
11376906/IPT/DIG/03.25/1