Женщины моложе 40 лет составляют около 7% от всех пациенток с раком молочной железы (РМЖ)1. При гормонозависимом HER2-негативном (HR+ HER2−) РМЖ молодой возраст связан с повышенным риском рецидива2–4. При этом молодые пациентки часто не соблюдают назначенный врачом курс эндокринной терапии (ЭТ), что в итоге может быть одной из вероятных причин более низких показателей выживаемости5–6. Однако до сих пор остается неясным, может ли улучшение приверженности ЭТ привести к увеличению выживаемости молодых пациенток.
На конгрессе ESMO в 2024 году были представлены результаты масштабного французского исследования, в котором изучали взаимосвязь между возрастом пациенток и их приверженностью ЭТ в разных возрастных группах, а также оценивали, как приверженность ЭТ влияет на 5-летнюю безрецидивную выживаемость (БРВ)7.
Методы
В ретроспективном общенациональном когортном исследовании, представленном на ESMO 20247, авторы использовали ресурс Французской Национальной Системы Данных Здравоохранения. В исследование включали медицинские карты женщин с ранним РМЖ, диагностированным в 2011–2017 годах в возрасте до 70 лет на момент постановки диагноза РМЖ.
Все пациентки были разделены на восемь возрастных групп: 18–34, 35–39, 40–44, 45–49, 50–54, 55–59, 60–64 и 65–69 лет. Каждая группа анализировалась по отдельности. Приверженность ЭТ оценивали по отсутствию перерыва в лечении более чем на 30, 90 и 180 дней (1, 3 и 6 месяцев соответственно).
Результаты
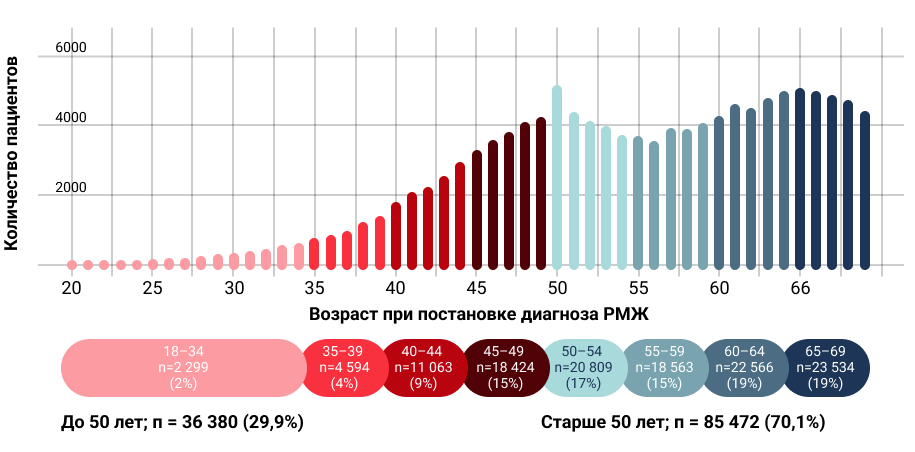
В анализ было включено 143 766 пациентки с ранним РМЖ. Практически треть от всех пациенток на момент постановки диагноза были моложе 50 лет (в том числе 6,0% моложе 40 лет) (рис. 1).
Рисунок 1. Распределение по возрасту пациенток с ранним РМЖ.
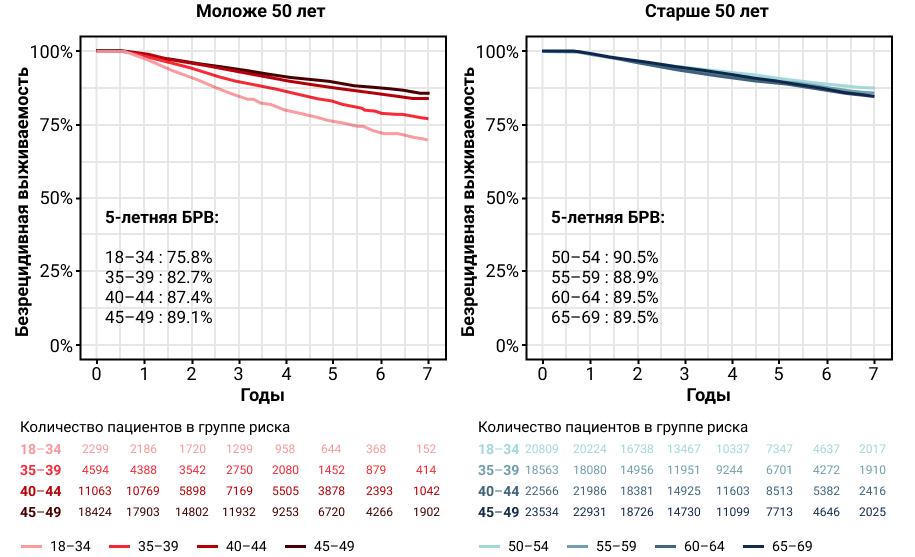
Исследование подтвердило, что БРВ связана с возрастом пациенток. Так, в группе пациенток моложе 50 лет, чем моложе были пациентки, тем ниже у них была 5-летняя БРВ: 75,8%, 82,7%, 87,4% и 89,1% в возрастных группах 18–34, 35–39, 40–44 и 45–49 лет. При этом для пациенток старше 50 лет такая закономерность не наблюдалась (рис. 2).
Рисунок 2. Безрецидивная выживаемость (БРВ) у пациенток с HR+ ранним РМЖ разного возраста.
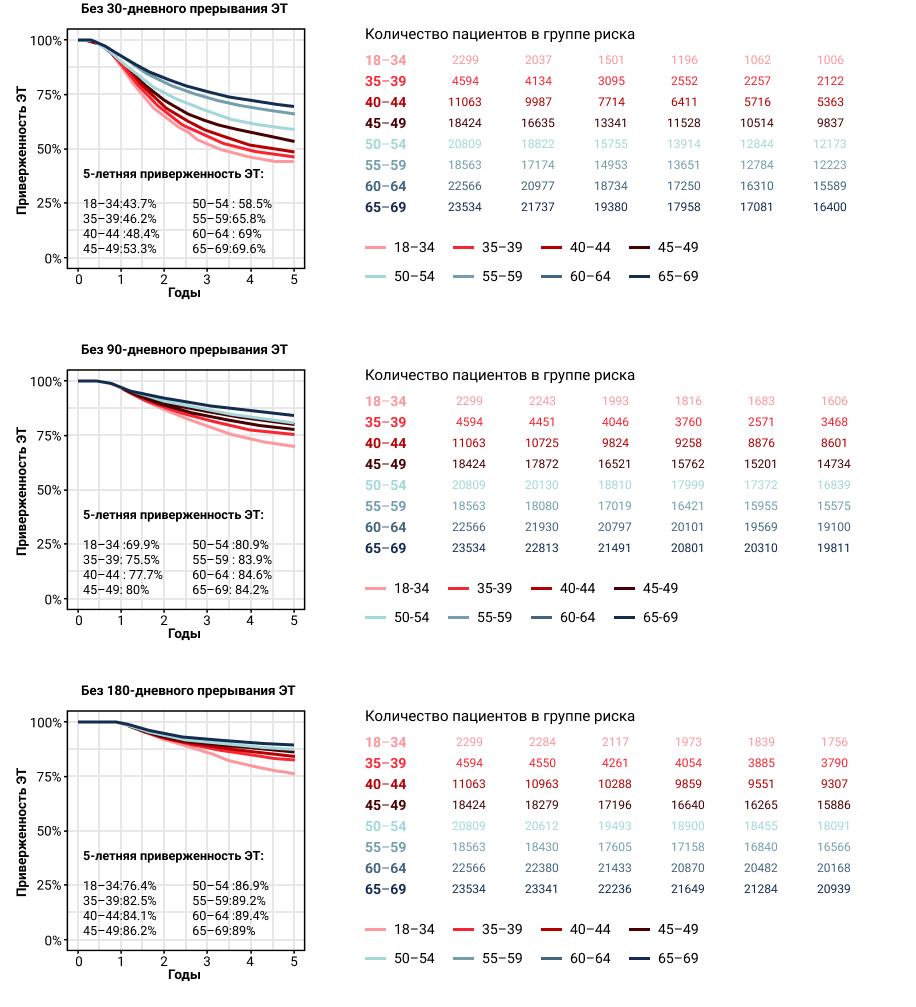
Возраст пациенток влиял также на приверженность ЭТ: чем моложе были пациентки, тем чаще они делали перерывы в лечении (рис. 3). В течение 5 лет более половины (56,3%) всех пациенток в возрасте от 18 до 34 лет прерывало ЭТ на месяц, 90 — и 180-дневные перерывы допускали 30,1% и 23,6% пациенток этой возрастной группы. Для остальных возрастных групп тенденция была аналогичной (рис. 3).
Рисунок 3. Приверженность адъювантной ЭТ у пациенток с HR+ ранним РМЖ разного возраста.
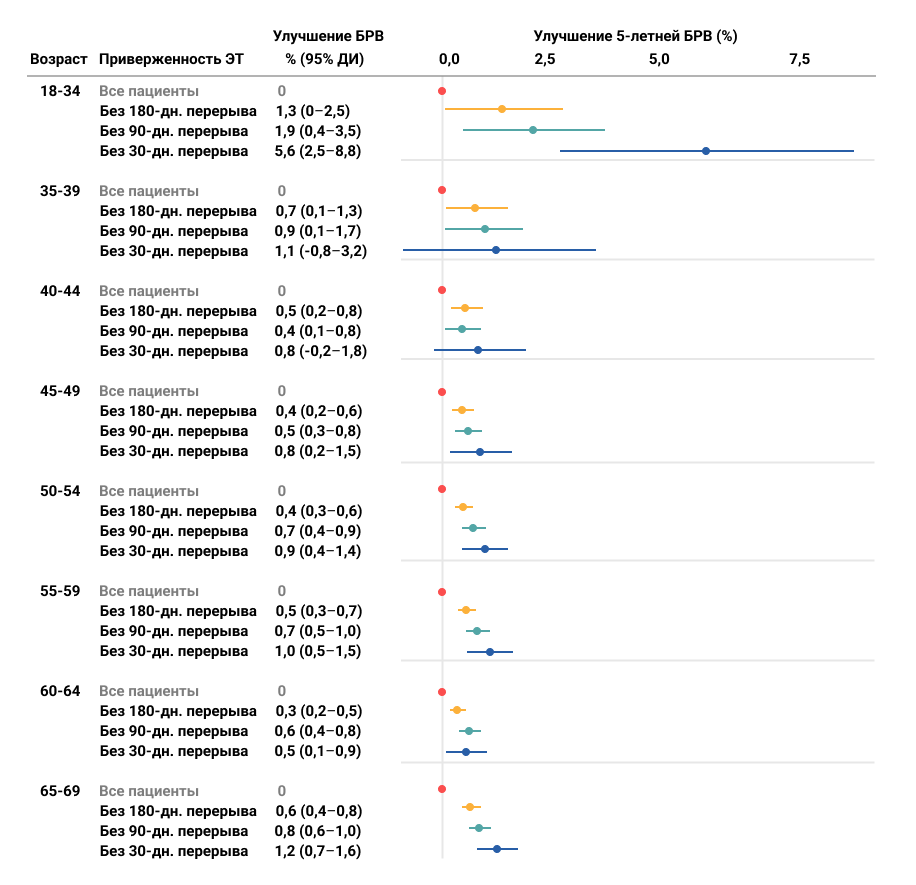
Это важно, поскольку исследование показало, что молодые пациентки в возрастной группе 18–34 года, строго соблюдавшие режим ЭТ (без 30-дневного перерыва), улучшили 5-летние показатели БРВ на 5,6% (ДИ: 2,5–8,8) по сравнению со средней 5-летней БРВ для всех пациентов этой возрастной группы. Пониженная приверженность ЭТ, при которой допускались перерывы в 90 и 180 дней, снизила 5-летнее улучшение БРВ в этой возрастной группе до 1,9% (95% ДИ: 0,4–3,5) и 1,3% (95% ДИ: 0,0–2,5) соответственно (рис. 4). Строгая приверженность ЭТ оказалась не столь критична для пациентов старших возрастных групп, в которых 5-летние показатели БРВ улучшались максимум на 1,2% по сравнению со средними значениями внутри каждой группы.
Рисунок 4. Улучшение 5-летней БРВ в зависимости от приверженности адъювантной ЭТ.
Выводы
Масштабное французское исследование данных из реальной клинической практики подтвердило, что молодые пациентки подвержены более высокому риску рецидива РМЖ и прекращения ЭТ. При этом строгая приверженность ЭТ может оказать значительное положительное влияние на выживаемость молодых (до 34 лет) пациенток с HR+ РМЖ. Эти результаты подчеркивают необходимость развития индивидуальных стратегий для улучшения приверженности ЭТ у молодых женщин с РМЖ.
Список литературы
- Anders C.K., et al. Breast cancer before age 40 years. Semin Oncol. 2009;36(3):237-49. https://doi.org/10.1053/j.seminoncol.2009.03.001
- Partridge A.H., et al. Subtype-dependent relationship between young age at diagnosis and breast cancer survival. J Clin Oncol. 2016;34(27):3308-14. https://doi.org/10.1200/JCO.2015.65.8013
- Ryu J.M., et al. Different prognosis of young breast cancer patients in their 20s and 30s depending on subtype: a nationwide study from the Korean Breast Cancer Society. Breast Cancer Res Treat. 2017;166(3):833-842. https://doi.org/10.1007/s10549-017-4472-5
- Zheng H., et al. The impact of age on outcomes of breast cancer in different hormone receptor and HER2 groups. PLoS ONE. 2023;18(1):e0280474. https://doi.org/10.1371/journal.pone.0280474
- Paranjpe R., et al. Identifying adherence barriers to oral endocrine therapy among breast cancer survivors. Breast Cancer Res Treat. 2019;174(2):297–305. https://doi.org/10.1007/s10549-018-05073-z
- Partridge A.H., et al. Nonadherence to adjuvant tamoxifen therapy in women with primary breast cancer. J Clin Oncol. 2003;21(4):602-6. https://doi.org/10.1200/JCO.2003.07.071
- Dumas E., et al. 234MO Explaining the relationships between age, endocrine therapy persistence and risk of recurrence in hormone-positive early breast cancer: A nationwide cohort study. Ann Oncol. 2024;35:S310. https://doi.org/10.1016/j.annonc.2024.08.177
11304127/RIB/web/11.24/0